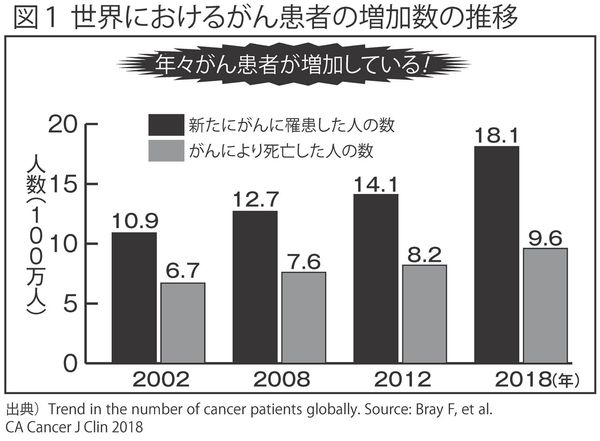
国際がん研究機関の調査では、がんの罹患(りかん)率は世界的に増加しており、近年は肺がん、大腸がん、乳がん、前立腺がんが、2002年と比べてかなり増えている。
自分の命は自分で責任を持つことが重要
「さまざまな研究が進み、高度な先進医療が開発されるなど、がん治療の現状は日進月歩。これまで常識と思われてきた治療や手術が、実は“必要ではない”と判断されることもあります」
と、指摘する医療経済ジャーナリストの室井一辰さん。アメリカで2012年に提唱された“チュージング・ワイズリー(賢い選択)”を日本で紹介した第一人者だ。
「“チュージング・ワイズリー”は、アメリカの内科専門医認定機構財団という組織が主導し、全米の医師とともに、不必要と考えられる医療行為を指摘していく活動のこと。過剰であったり、無意味な医療行為をやめようと、医療従事者と患者の双方が賢い選択をするために始まりました」
手術をしてがんを切るというとき、副作用による身体への負担、後遺症の確率、医療費がかかりすぎないかといったメリット、デメリットをしっかり見極めることの重大さが改めて注視されてきている。
「昔の医療というのは、偉い先生がこうだと言ったらそれを信じる、いわゆるピラミッド構造でした。それが20世紀の終わりごろになると、多くの臨床試験によって従来の常識が覆(くつがえ)ることがありました。それから『エビデンス・ベースド・メディスン=根拠に基づいた医療』を行うようになっていきました。しかし多くの人数を集めて実証するエビデンスには限界があり現在では各医師のデータを集めたビッグデータを活用し、最適解を見つける『ガイドラインの時代』になっています」
いきなり「がんがあるから切りましょう」という医師の言葉に従うだけではなく、情報を集め、第三者の意見である「セカンドオピニオン」も活用し、賢い選択をする。自分の命は自分で責任を持つことが大事です。
切らずに経過観察or投薬などの選択肢も
国立がん研究センターの統計によると、女性の罹患数が多い部位は、1位乳房、2位大腸、3位肺、4位胃、5位子宮となっています(2017年の統計)。
基本的に早期のがんは外科手術で取り去ることが一般的。室井さんも「早期のがんは『見つけたら切る』のが常識。特に胃がんや大腸がん、肝臓がんなどは、早期発見、早期治療が大事です」と指摘します。しかし、すぐに「切る」ことを選択しなくてもいい場合もある。
「乳がん検診のマンモグラフィーでがんが見つかった、しかし、まだ命に関わるほど問題があるわけではない……ところが、見つかった場合には切ると考えるのが基本的な考え方です。乳房の切除はQOL(生活の質)の低下につながりますから、本当に命に関わるがんであるのか、過剰診断や過剰治療にならないように気にしておくべき時代になっているのです」。
マンモグラフィーは40歳以上の女性は2年に1度受けることが推奨されている。「ただ、マンモグラフィーを受けていれば安心というわけではありません。この検査によって、浸潤性の低い非浸潤性乳管がん(DCIS)と呼ばれる病変が見つかり、過剰に治療されているのではないかという懸念が国内外で広がりつつあります」
《4つのがんの特徴と治療法》
◎肝臓がん
“沈黙の臓器”と呼ばれ、症状がなかなか顕在化しない肝臓ですが、がんの浸潤がなく、がん自体も小さく数が少ないならばすぐに切除を考えるべきです。しかし、がんが大きかったり、数が多いこともあり、そうした場合には、がんを兵糧攻めにするカテーテルによる治療や分子標的薬などの選択肢もあります。医師とよく相談することが肝要です。
◎前立腺がん
中高年の男性に多い前立腺がんは、どちらかといえば進行が遅いことが多いがんです。もし検査でがんが見つかったとしても、定期的に検査をしながら経過観察をすることを優先し、積極的な治療をしない「アクティブ・サーベイランス」という考え方をもとに、定期的な検診を選択することも可能になってきています。前立腺がんは手術で性機能に影響が及ぶ場合もあるなどのリスクもあります。いきなり「切る」という選択肢を取るのが最適かどうか、医師と相談してよく考える必要があります。もちろん、がんが前立腺から外へ広がりそうなど進行が確認できるときは、すぐに治療を始めてください。
◎甲状腺がん
甲状腺はのどぼとけのすぐ下にある、とても小さな臓器です。脂肪を燃焼させてエネルギーを作ったり、古い細胞を新しくしたりなど、身体の新陳代謝を調節する甲状腺ホルモンを作っています。この部分にがんが見つかった場合、直ちに命に関わらないこともあり、しかも進行が遅いケースもあるため、その後、がん細胞が大きくなるかどうか経過観察をしていくことが大事になってきます。韓国では甲状腺超音波検査が導入され、甲状腺がんの過剰診断が起こり、手術数が急増し、問題になったことも。がんと診断されたとしても、“チュージング・ワイズリー(賢い選択)”を念頭に、セカンドオピニオンなど選択肢を広げてみることも大切です。
◎乳がん
乳管内に異常な細胞が生じる「非浸潤性乳管がん(DCIS)」は、マンモグラフィーなどで発見されることが増えています。乳管内にとどまるDCISと診断された場合は、半数程度は浸潤性のあるがんにならず、死亡リスクが低い可能性があることが研究により明らかになっています。マンモグラフィーの普及によって、過剰診断されているのではないかという可能性も指摘されています。DCISは早期に手術をしたほうがよいという考えは根強くありますが、治療に不安や疑問がある場合には、しっかり医師と相談をしてください。
先進医療ならば身体への負担が軽い
がんを切らずに治すには「放射線治療」という選択肢もあります。これは患部に放射線を当てることで、がん細胞を死に至らしめる治療。
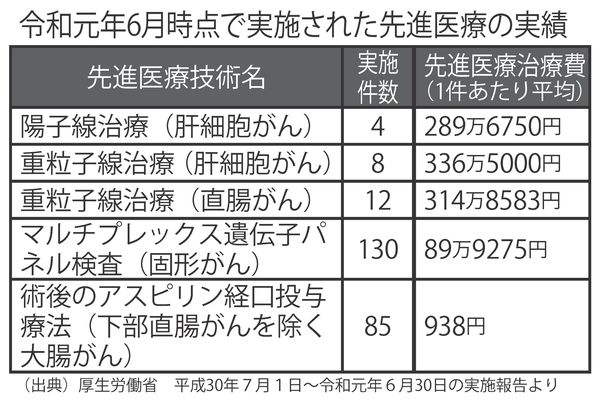
「最近では放射線治療よりもターゲットを絞って治療ができる『陽子線治療』や『重粒子線治療』といった先進医療があります。また『ホウ素中性子捕捉療法(BNCT)』という、がん細胞にホウ素を取り込ませたうえで中性子を当て、DNAを壊してがん細胞が分裂できないようにする治療法も開発されています。いずれも、がんの部位や条件などによって公的医療保険が適用される場合もありますが機器を備えているところが少なかったり、ほかの治療がうまくいかない人が対象であったりなど限定的ですので、医師と相談してください」
また先進医療は費用が数百万円かかる場合があるので、保険を適用してもかなり負担が大きいというのが現実。民間の生命保険の先進医療特約などを利用して負担を軽くすることもできるので、健康なうちに一考する価値はあり。
「メスで切る開腹手術ではなく、小さな穴をあけて特殊な器具を挿入してオペをする腹腔鏡・胸腔鏡手術ですと、傷口が小さくなるなど身体への負担が少なくなります。最近は医師がロボットアームを遠隔操作して腹腔鏡・胸腔鏡手術をする『ロボット支援手術』も普及し、保険適用になるケースが増えてきたので、治療の選択肢として非常に魅力的です。ただ腹腔鏡・胸腔鏡手術は、がんの部位や大きさによってはできない場合もあるので、医師に相談してみるといいでしょう」
さらには患者に合わせてオーダーメードで薬や治療法を選択する「プレシジョン・メディシン(精密医療)」というものも普及してきている。「最近はフェイクニュースを排除するため、検索エンジンの仕様が変わっていてネット上で信頼できる情報にたどり着くことが難しくなっています。雑誌や書籍なども含め、自分で調べて、正しい知識を持つこと。それが、治療の選択肢を広げることにつながるのです」
《現在ロボット支援手術で保険適用となっているがん》
前立腺がん/肝臓がん/縦隔がん(悪性腫瘍、陽性腫瘍)/肺がん/食道がん/胃がん/直腸がん/膀胱がん/子宮体がん
セカンドオピニオンは積極的に活用を
担当医からの意見である「ファーストオピニオン」だけでなく、別の医師の意見「セカンドオピニオン」を取り入れる動きも広まっている。
「医療を受けていると、疑問が出てくるのは当然です。ところが患者からすると『素人の私が疑問を感じていいのか?』という感情が湧くのも事実です。しかし患者にとって大きな問題は『医療を過信すること』です。だから疑ってもいいし、情報収集は自分でしてもいい。それが当たり前です。そのために第三者の意見を聞く、セカンドオピニオンは必ず受けるべきだと思います」
しかし「セカンドオピニオンを受けたいと言ったら、医者から叱られないか?」「へそを曲げられて適切な医療を受けられなくなるのでは?」と悩む方もいるかもしれませんが、それは心配する必要がないと室井さんは言います。
「セカンドオピニオンの目的は、担当医の意見を判断するため、第三者の意見をひとつの材料とすることです。転院するための行動ではありませんし、案外と医者はサバサバしているところもあって、仕事としてやっているという面もあるので、患者自身の中で割り切ることも大事です。それでも言い出すことに不安があれば家族など、第三者と一緒に話を聞いてみましょう」
責任は自分が取る。大事なあなたの命に関わることです。簡単に決めてしまわずに勇気を持って聞いてみてください。
《セカンドオピニオンの流れ》
1. ファーストオピニオンを十分に理解したうえで、セカンドオピニオンを受けることを決める。
2. セカンドオピニオン外来のある病院を探して決定、受けることを担当医に伝える。
3. 担当医に紹介状や診断結果をもらい、受診を予約。不安なこと、質問などを事前に整理しておく。
4. セカンドオピニオンを聞く。家族や友人などに付き添ってもらうと安心。
5. セカンドオピニオンで聞いた内容、それを踏まえたうえでどうするのか、担当医と相談する。
※国立がん研究センターHPより
(取材・文/成田全)
【PROFILE】
室井一辰先生 ◎東京大学農学部獣医課程卒。医療経済ジャーナリストとして、病院、企業、行政など医療にまつわる問題、欧米の最新事情などを取材、発信している。著書に『絶対に受けたくない無駄な医療』『世界の医療標準からみた受けてもムダな検査 してはいけない手術』など。
