
晩婚化や高齢出産の増加に伴い、不妊の苦しみは広く知られるようになった。一方で、望まない妊娠に直面した女性たちの問題は依然、埋もれがちだ。
閉経を迎えるまでは避妊をすべき
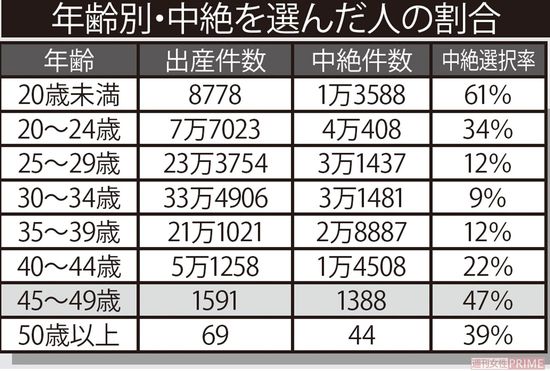
厚生労働省の「衛生行政報告例」(平成30年度)によると、2018年に行われた人工妊娠中絶は16万1741件。20代、30代が多く、40代以降の読者世代はその半分にも満たない。中絶件数だけをみると、中絶は若者世代だけの問題と思いそうになる。
ところが、中絶を選択した人の割合を示す「中絶選択率」をみると、まるで事情が違う。20歳未満に次いで、40代は2位。45~49歳に限れば、約半数にまで上るというのだ。
「40代で中絶を選択するのは、すでに子どもがいて経済的に厳しいというケースが最も多く、妊娠発覚後に自身の体調や高齢出産の不安から中絶を選択する人も少なくありません。女性は閉経まで妊娠の可能性がありますが、“妊娠すると思わなかった”と、妊娠・出産を経験していても10代と同じような反応を見せる人が結構います」
そう話すのは、ポートサイド女性総合クリニック・ビバリータ院長で、産婦人科医の清水なほみさん。40代の中絶選択率が高い背景には“今、本当に産めるのか”と考える意識が低いことも影響しているという。
「“できても、できなくてもOK”と考え、妊娠・出産について意思決定をしない人も。だから、いざ妊娠したときに“やっぱり無理かも”となる。子どもは“授かりもの”と言いますが、授かってから考えるものではないのです」(清水医師)
高血圧や高脂血症などの合併症がなければ、人工妊娠中絶手術の医学的リスクは、年齢による大差はない。
「心理的負担も、年齢に限らずあります。しかし、すでに子どもがいる場合、“上の子は産んであげられたのに”という葛藤が生まれる場合があります。10〜20代のように若いからしかたないとも思えず、自分を責めてしまうことも。望まない妊娠をしないためにも閉経を迎えるまでは避妊をすべきです」(清水医師)
ところが、避妊にも“40代の苦悩”は存在する。
現在、日本の最もポピュラーな避妊法はコンドームの使用。しかし、40代女性の場合、パートナーの避妊に対する意識が低く、コンドームの使用率が下がると、清水医師は懸念する。
「40代の女性は同年代のパートナーから“コンドームは萎えるから使わない”と言われることが増えます。若い世代に比べ、より避妊を男性任せにできない年代といえます」
夫との意識の差も問題
性を取り巻く心身の健康を意味する「セクシャルヘルス」の観点から避妊の選択肢の拡大を目指す「#なんでないの プロジェクト」の代表・福田和子さんも、40代の避妊の厳しさを訴える。
「望まない妊娠に対して“結婚するまでセックスしなければいい”との声もありますが、“結婚したら避妊はいらない”という意識が根底にあるのかなと思います。
加えて40代の夫婦間の出産への意識の違いも、20~30代より避妊を難しくしている印象があります。40代の場合、女性は心身的にも年齢的にも、もう子どもは産みたくないと思っているのに、夫が“できたら、できたときだよね”と言って避妊しないという相談は多いです」
避妊に努めたとしても、コンドームの避妊効果は約82%。日本で承認されているほかの避妊方法に比べ確実さに劣るという問題も。
前出・清水医師が指摘する。
「40代で出産経験があり、この先、妊娠を希望しないのであれば、ホルモン付加の子宮内避妊具(IUS)の使用をおすすめします。費用は5年間有効で4万~5万円(過多月経、月経困難症の症状がある場合は保険適用が可能で1万5000円ほど)。痛みはなく、1度入れるだけで約5年間は、ほぼ確実(避妊効果は約99・8%)な避妊ができるので便利だという感想が多いです」
毎日服用する手間はあるものの、低用量ピルも避妊効果が約99・7%と高い。
「月経痛の改善にも効果があり、継続的な服用であれば50歳まで使用できるので有益性は高い。ただし、血栓症のリスクがあり、年齢とともにリスクが高まるので、45歳以上での使用開始はおすすめしません」(清水医師)
コンドームには梅毒などの性感染症を防ぐ効果がある。低用量ピルやIUSと併用すれば、より安全性を高められることは間違いない。
そんななか、予期せぬ妊娠の「最後の砦(とりで)」と言われるのが緊急避妊薬だ。性行為後、72時間以内の服用で約8割の避妊効果が得られるとされている。今年10月、政府の「男女共同参画に関する専門調査会」が緊急避妊薬の薬局販売(処方箋不要)を検討すると表明し、にわかに注目を集めている。福田さんも「緊急避妊薬のアクセス改善を求めるオンライン署名キャンペーン」などの活動を通して、緊急避妊薬へのアクセス緩和を訴えてきたひとりだ。
「WHOは、緊急避妊薬を“副作用が非常に少なく医学的な管理下におく必要がない、欠かすことのできない薬”としています。しかし日本では、服用には医師の診察と処方箋が必須。本当に必要な人にとってハードルが高いと言わざるをえません」(福田さん)
ただ、薬局での販売に対しは、“安易な服用を招く”との意見もあるが、
「緊急避妊薬は、低用量ピルやIUSのような“いつもの避妊”ではなく、“もしもの避妊”。もしものときに安易に使う人がどれほどいるのか想像してほしいです。そもそも、風邪薬が手に入りやすいからといって、安易に風邪になる人が増えますか? 途中で取れた、破けたなど“もしも”が起こりやすいコンドームが主流の日本だからこそ、緊急避妊薬は必要だと感じています」(福田さん)
相談しやすい環境づくりを
また、必要な人がいつでも使えるという観点から、費用面の課題も指摘される。
「現在、1回の服用費用は、1万5000円~2万円(ジェネリック薬の場合1万円弱程度)。服用をあきらめた人の最も多い理由は、値段といわれています」(清水医師)
「欧米では薬局販売で1000円~5000円程度。また緊急避妊薬に限らず、多くの国で避妊は保険適用、もしくは国の補助が受けられるようになっているので、日本でも同様の動きを期待します。欧米だけでなく、アジア、アフリカ諸国も含めて、避妊は必要不可欠な“医療”という認識なのです」(福田さん)
緊急避妊薬の服用が、避妊を考えるきっかけとなる仕掛けづくりも必要だろう。
「緊急避妊薬の避妊効果は約80%。何度もリピートするうちに、いつか望まない妊娠が起きる可能性があります。以降の確実な避妊につなげるために情報提供や産婦人科医に相談しやすい環境を整えることが必要です」(清水医師)
「スウェーデンでは、出産時に今後の出産意思がなければ、IUSを入れることができる病院もあるなど、避妊が自然に行われています。夫婦間でも避妊は必要ですし、妊娠したくないときは女性が自分の意思で避妊方法を選択してよいという意識が年代を問わず広がってほしいと思います」(福田さん)
(取材・文/河端直子)
