
先月の7日、厚生労働省は国のがん対策の基本計画案をまとめ、がん検診受診率の目標を50%から60%に引き上げた。日本のがん検診受診率は、男性の肺がんを除いて50%に達しておらず、先進諸国のなかでも最低レベル。今回の目標値の引き上げは、早期発見によるがん死亡率の減少を目指し、検診促進策をより強化しようとするものだ。
検診は多く受ければよいものではない
その一方で、実は近年、検診を“受けすぎる人”の害が問題になっている。受けない人の害は理解しやすいのだが、いったい受けすぎる人の問題とは?
その疑問に、国のがん研究の要である国立がん研究センターの検診研究部部長であり、検診対策の立案・普及の最前線で活躍する中山富雄医師に答えていただいた。
「まず明確にしておきたいのは、がん検診には、がんによる死亡リスクや、治療のダメージを減らすという大きなメリット=利益があるということです。コロナ禍でがん検診の受診控えが起こった結果、今後、進行がんで見つかる人が増えることが懸念されています」(中山先生、以下同)
一方で受けすぎることによる害=不利益は、大きく4つあると中山先生は語る。
1. 放射線被ばくの影響
病気やケガでX線やCT検査を受けるのはやむをえないが、生涯の被ばく量はなるべく減らすことが望ましい。
2. 検査による身体のダメージ
胃がんのバリウム検査では、バリウムの排出不良による便秘、大腸の内視鏡検査では下剤による脱水や、腸を傷つけるリスクがある。
3. 要精検の際の精神的不安
要精検となると、がんではなくても、「がんかもしれない」と不安や動揺を感じたり、精神不安定になる。
4. 過剰診断の増加
放置しても命に影響を与えにくいおとなしいがんが見つかるケースが増え、救命に必要ないはずの治療が増えてしまう。
では、受ける利益と受けすぎる不利益はどこに境目が?
かえって不健康に?高齢者の検診リスク
「がんにかかりやすい年代に絞って検診を行えば、その利益は大きく、不利益を上回ります。これまでの研究の結果、がんの死亡率低下という利益が大きいとされているのが、現在、自治体や職域で行われているがん検診です」
例えば、中高年で増える乳がんや大腸がんの検診は40歳から、若い女性にも多い子宮頸がん検診は20歳から受けるよう推奨されている。
一方、現在日本では、がん検診の対象年齢には上限がない。多くの高齢者が検診を受け続けているが、このことが、受けすぎる害を増やしているおそれがあるという。
例えば、胃のX線検査で飲むバリウムを、高齢者はうまく排泄できず、便秘や腸閉塞を起こす例が増えている。何より、機械につかまって身体を上下左右に動かされるのは、転落の危険が大きい。
「検査中は撮影室には誰もいないので、検査台から滑り落ちそうになっても助けることができず、最悪の場合、骨折するかもしれません」
また、大腸がん検診では便を提出するだけだが、いざ要精検となれば、大腸内視鏡検査を受けることになる。検査前には、腸内をきれいにするために2Lもの下剤を飲み、絶食する必要が。高齢者はそのために脱水を起こしやすく、点滴を受けて帰るようなケースも増えている。
「脱水は脳卒中の引き金にもなります。さらに腸の組織も老化しているため、内視鏡で腸に穴があく事故も起こりやすくなってしまう」
もうひとつの問題は、高齢でがんが見つかったとしても、治療ができるかどうかだ。手術は身体的な負担が伴うため、高齢者は逆に寿命を縮めるおそれもある。全身麻酔は心臓や肺に大きな負担がかかり、数日の安静でも運動量が落ちて、とたんに筋力が衰える。こうして、かえって老化が早まり、寝たきりに陥るきっかけになりかねない。
「高齢だからと治療をしないのなら、リスクを冒してまで検査をすることが得策なのかということになります。がん検診が推奨されるのは、あくまでも不利益より利益が上回っている場合。超高齢社会を迎え、検診を受けすぎる高齢者が増えてしまうおそれがあります」
厚生労働省が「がん検診」で推奨する対象年齢は
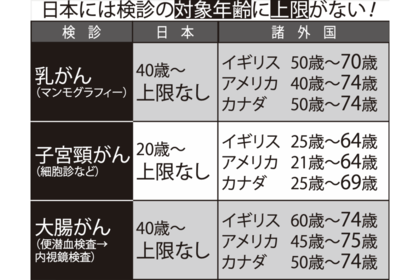
このような事態を受け、中山先生も所属する厚生労働省のがん検診検討会では、令和元年、すべてのがん検診について特に推奨すべき対象年齢として、69歳を上限とする中間報告書をまとめた。
それに従うか否かは自治体の判断にまかされており、対応はそれぞれ異なる。また、希望者の受診を拒否するものではないため効力には限界が。そもそも高齢者が検診を受けるリスクが知られていないという現実もある。
「先進諸国では、すでにがん検診が高齢者にもたらすリスクの検討が進んでおり、すべてのがん検診について対象年齢に上限を設けているところがほとんど。高齢者の健康状態は個人差が大きいですが、ご自分の体力や体調と、検診の利益と不利益を考え併せて受診を決めていただきたいと思います」
検診別シニアの受け方
がん検診事情は、がん種によって異なる。ここでは特に患者が多い婦人科がんである乳がんと子宮頸がん、女性の患者が増えている大腸がんの検診について取り上げ、注意すべきことを聞いた。
乳がん検診
乳がん罹患率は40代からぐんと高まり、20~30代は低い。そのため、40歳から2年に1回の受診が推奨されている。
「高齢者は、発見された場合にリスクの高い手術や抗がん剤など積極的な治療を行うかも考えておきましょう」
子宮頸がん検診
子宮頸がんは、20歳から2年に1回、細胞診を受けるよう推奨されている。
「これまでの数々の研究で、69歳まで子宮頸がん検診を受けていれば、その後も死亡減少効果が持続することがわかっています。つまり、70歳以降は検診を受けなくても、子宮頸がんが死に至るほど進行する前に天寿を全うできるということです」
大腸がん検診
男女共に40歳から便潜血検査を、その結果が陽性であれば大腸内視鏡検査を受ける。
「高齢のために内視鏡検査によるリスクが大きい場合は、便潜血検査を卒業することも考えてください」
高齢の親が漫然と受け続けているケースもあるだろう。
「悩ましいのは、受けない人と受けすぎる人の二極化です。健康意識の問題だけでなく、仕事や家事に忙しい40代、50代や、職場検診がない非正規雇用や主婦の人は、がんの好発年齢であるのに検診受診率が低い。一方で時間に余裕ができた高齢者が、不利益が上回る検診を受け続けてしまうという実態があるのです」
本末転倒の結果を招かないために、検診の受け方を考え直したほうがいいようだ。
教えてくれた人は中山富雄先生

国立がん研究センター検診研究部部長。がん予防、検診に関する研究、提言に携わる一方、情報をわかりやすく伝える活動に尽力している。
<取材・文/志賀桂子>
